
la première serie scientifique
inspiree de faits reels et cautionnée par un comite d’experts sur la schizophrenie
Alice adore le lycée mais autour d’elle…
…les gens changent beaucoup trop vite.
-
S1-ÉPISODE 0
 « LE SCENARIO »
« LE SCENARIO »
-
s1-episode 1
 « le complot »
« le complot »
-
s1-episode 2
 « la petite soeur »
« la petite soeur »
-
S1-episode 3
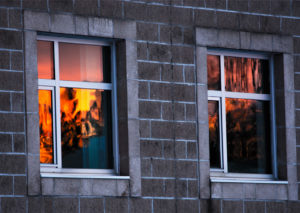 « l’incendie »
« l’incendie »







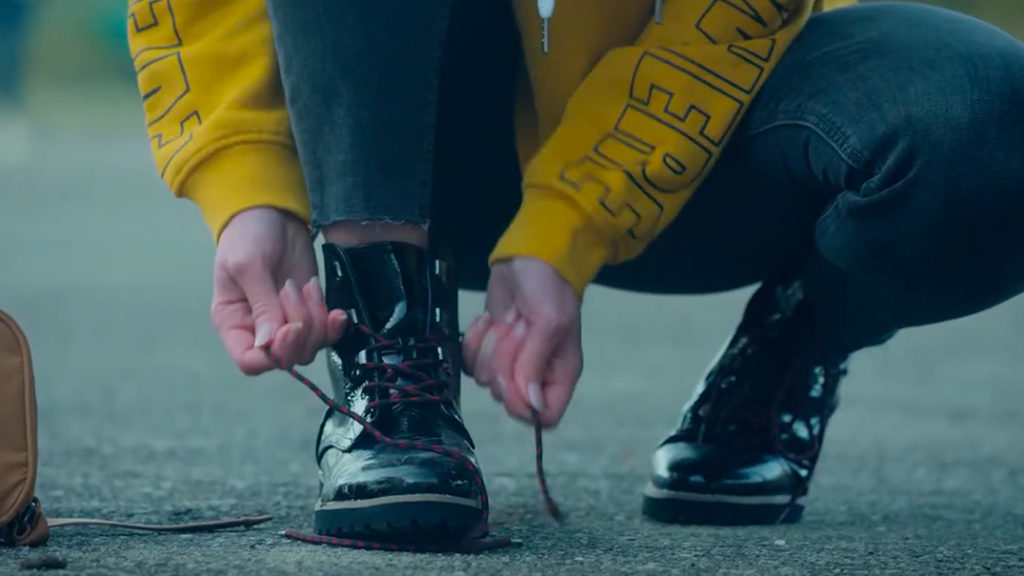
Analyse d’un symptôme
sentiment de persécution (paranoïa)
Observation du symptôme…
En déambulant dans les couloirs du lycée, Alice ne peut s’empêcher de fixer les caméras de vidéosurveillance. Elle pense qu’elles sont là pour l’observer, la surveiller, ce qui la rend méfiante et l’amène même à coller du ruban adhésif sur leur objectif pour les neutraliser. Afin de prouver le bien-fondé de son malaise et convaincre ses copines, elle prend des photos des diverses caméras et les leur montrent, ce qui ne suscite aucun intérêt chez Manon et Nadia.
Immersion dans le cerveau…
Le sentiment de persécution est une forme de délire qui apparaît chez certains patients atteints de troubles schizophréniques. À travers son délire, la personne perd sa confiance et vit un sentiment de solitude et d’angoisse, qui résiste à la raison et à la logique. Elle en arrive à tout interpréter (paroles, attitudes, signes, etc.) et devient d’une méfiance exacerbée. Dans leur accompagnement, si les proches essaient de comprendre le délire et en tiennent compte, au lieu de le contrer, ils apporteront apaisement et soutien au patient.
Analyse d’un symptôme
Anxiété (angoisses)
Observation du symptôme…
Étant très stressée par beaucoup de situations qui lui semblent bizarres au quotidien (bruits, caméras, camarades, etc.), Alice commence à souffrir d’un trouble de l’anxiété, car son anxiété est devenue excessive et irrationnelle. Celle-ci peut alors créer des sentiments envahissants de peur, d’inquiétude, de crainte, et des désordres somatiques, émotionnels, cognitifs et comportementaux. Les effets physiques de l’anxiété sont nombreux, comme palpitations, nausées, douleurs variées, maux de tête, fatigue.
Immersion dans le cerveau…
Un jour ou l’autre, par exemple avant un examen ou une opération, nous connaissons tous la désagréable émotion de l’anxiété. Toutefois, elle est ponctuelle. Chez certaines personnes, trop présente, elle devient nocive, source de souffrance et de détresse. À ce stade, elle doit être soignée. La prise en charge, souvent multidisciplinaire, comporte, notamment, psychothérapie, thérapies cognitivo-comportementales, relaxation et médicaments.
Analyse d’un symptôme
Hallucinations tactiles et cénesthésiques
(troubles sensoriels)
Observation du symptôme…
Ici, Alice croit se brûler, alors que l’eau du robinet qu’elle utilise, est froide. Les hallucinations tactiles (toucher) peuvent engendrer, entre autres, des sensations de chaud, de froid, de piqûres, de fourmillements, de démangeaisons. Les hallucinations cénesthésiques (internes) peuvent concerner tout ou partie du corps. Parfois, le patient a l’impression que son corps se transforme ou que celui-ci est possédé par une force extérieure qui provoque des sensations qui lui échappent.
Immersion dans le cerveau…
À l’inverse, certains patients ayant une sensibilité à la douleur altérée, ils ne sentent pas qu’ils sont en train de se brûler avec une plaque électrique ou une cigarette. De même, il se peut qu’ils continuent de marcher avec une jambe cassée. Il arrive aussi que certaines personnes sentent des caresses ou des attouchements. En parallèle d’une prise en charge psychologique, le traitement nécessite souvent l’introduction de médicaments (neuroleptiques et/ou anxiolytiques).
Analyse d’un symptôme
Hallucinations auditives
(entente de voix ou de bruits)
Observation du symptôme…
Tout ce que Alice entend lui paraît bizarre. Les sonneries émettent des sons étranges ou semblent produire des paroles qui s’adressent aux lycéens. Elle se sent épiée et, en plus, elle perçoit des voix non identifiées et des bruits qui l’angoissent, ce qui la stresse de plus belle. Si ces symptômes sont relativement visibles à l’image, ils ne sont que débutants. En effet, Alice est au tout début de la maladie. Plus tard, sans prise en charge, ils pourraient être beaucoup plus marqués.
Immersion dans le cerveau…
Si les hallucinations auditives sont acoustico-verbales, elles produisent des voix. La plupart du temps celles-ci sont menaçantes, donneuses d’ordres, voire moqueuses. Mais les hallucinations auditives sont aussi faites de bruits variés, continus et incessants, de sons, voire de musique. Elles peuvent être traitées par des médicaments (neuroleptiques et/ou anxiolytiques), des programmes de psychoéducation pour parvenir à les maîtriser ou des moyens comme un casque d’écoute ou des bouchons dans les oreilles.
Analyse d’un symptôme
Hallucinations visuelles
(impressions visuelles)
Observation du symptôme…
Sous l’effet du stress qui s’installe peu à peu durablement, en raison des différents symptômes qui l’assaillent, Alice a aussi des hallucinations visuelles. En effet, après avoir recraché une bouchée de quiche qui lui semblait avoir un goût bizarre (hallucination gustative), elle voit dans le fond de son assiette des asticots. En réalité, des parcelles de quiche lui apparaissent comme des vers blancs.
Immersion dans le cerveau…
Les hallucinations visuelles sont en réalité des apparitions, agréables ou désagréables, faites de choses simples ou complexes, ayant des couleurs ou des tailles diverses, des formes variées abstraites ou concrètes, pouvant découler d’éléments bien réels, par exemple, voir un fusil ou un sabre, alors qu’il s’agit d’un parapluie. Elles peuvent être traitées par des médicaments (neuroleptiques et/ou anxiolytiques) et des programmes de psychoéducation (TCC).
Analyse d’un symptôme
Périodes asymptomatiques
(moments sans symptôme)
Observation du symptôme…
Si Alice traverse des moments difficiles, lors desquelles elle s’isole progressivement, il y a également des moments de franche rigolade avec Manon et Nadia, ses meilleures copines. Tous les symptômes ne s’expriment pas simultanément et en continu. Les personnes qui souffrent de troubles psychiques, et souvent leur entourage, se focalisent beaucoup sur les passages aigus, mais ces moments sont la plupart du temps occasionnels.
Immersion dans le cerveau…
L’image de la schizophrénie conduit bon nombre de gens à imaginer que les troubles s’expriment en permanence. La réalité est bien différente. L’expression des troubles varie au cours du temps, en fonction des circonstances, de la fatigue, du stress et surtout des émotions. Les symptômes deviennent envahissants uniquement durant les moments psychiquement critiques. Sur le chemin de leur rétablissement, les personnes souffrant de schizophrénie ont des amis, des activités, des envies et… des rêves.
Analyse d’un symptôme
Idées délirantes
(fausses croyances)
Observation du symptôme…
Alice se sent observée par les caméras. Les sonneries lui parlent. Elle se forge la conviction qu’un complot est organisé dans le lycée. C’est pour cela qu’elle enquête… Ainsi, elle interprète tout en fonction de cette conviction. Le simple fait de trouver un vieux chewing-gum sous sa table doit signifier qu’un message est caché à l’intérieur. De même, dans le réfectoire, quand elle se retourne, elle a l’impression que tout le monde fuit son regard. Cet ensemble d’éléments cohérents pour elle, mais manifestement faux, font partie d’une idée délirante.
Immersion dans le cerveau…
Une idée est délirante si c’est une conviction absolue et erronée de détenir une vérité. L’idée subsiste quelle que soit l’argumentation de l’entourage ou des spécialistes. Il existe plusieurs types d’idées délirantes. Elles peuvent sembler bizarres, mais sont généralement cohérentes pour les personnes, qui peuvent alors se sentir investies d’une mission (par exemple, mystique, enquête, sauver le monde) ou être victimes (par exemple, infidélité, force extérieure, persécution).
Analyse d’un symptôme
Troubles cognitifs
(mémoire, attention, langage, …)
Observation du symptôme…
À plusieurs reprises, Alice semble distraite ou manquant d’attention. Ainsi, dans la classe, elle griffonne son cahier plutôt que d’écouter son professeur. Dans la cour, son attention est captée par la sonnerie, alors qu’elle s’est accroupie pour refaire son lacet. Résultat: elle repart sans avoir terminé. Dans la vie d’Alice, ces signes anodins sont ceux d’un déficit de l’attention, l’un des premiers symptômes apparents, avant même qu’une schizophrénie se déclare.
Immersion dans le cerveau…
Bien moins connus que les symptômes hallucinatoires ou les idées délirantes, les troubles cognitifs (manque d’attention, problème de mémoire, dégradation de la vitesse de traitement de l’information, baisse de la capacité de résolution de problèmes, etc.) sont pourtant très présents dans la schizophrénie. Ils perturbent considérablement la vie des patients. La relation aux autres, la capacité à s’exprimer et à se réjouir, le fait de passer à l’action et de la poursuivre sont notamment affectés. Plusieurs programmes d’entraînement ont été mis au point pour surmonter ces difficultés.
Se rétablir de la schizophrénie
n’est plus une fiction
Présentation des membres
du comité scientifique
sur la schizophrénie
Né en 1980, Florent vit une enfance paisible jusqu’à ce que tout bascule : à l’adolescence, la schizophrénie surgit sous forme de bouffées délirantes et avec l’apparition d’un « Autre », à la voix inquiétante. Florent est aujourd’hui auteur de plusieurs ouvrages. Il s’adonne régulièrement à sa passion, le slam, et exerce le métier d’aide-soignant dans l’unité psychiatrique où il a lui-même été interné. Florent donne régulièrement des conférences et coache des patients. Il est très engagé dans la lutte contre la stigmatisation et collabore avec plusieurs associations.
Catherine Bortolon est une jeune brésilienne docteure en psychologie. Après un passage par Montpellier, elle enseigne désormais la psychologie clinique comme maître de conférences et dirige des cherches à l’Université Grenoble-Alpes. Ses travaux portent particulièrement sur les facteurs cognitifs et émotionnels qui sous-tendent les symptômes positifs de la schizophrénie. Très engagée contre la stigmatisation, elle est membre du Conseil d’administration de l’Association internationale des Journées de la Schizophrénie.
Titulaire d’une maîtrise en droit avec une spécialisation en droit pénal et criminologie, Alice est directrice générale à la Société québécoise de la schizophrénie et des psychoses apparentées. Femme passionnée, pleine d’espoir, et elle-même proche d’une personne vivant avec la schizophrénie, elle s’est engagée depuis longtemps dans la lutte contre la stigmatisation, dans l’accompagnement des membres de l’entourage des personnes touchées par les enjeux de santé mentale et dans celui des personnes elles-mêmes.
À 51 ans, Stéphane est marié, père de trois enfants. Il n’a plus aucun symptôme de la maladie depuis 25 ans. Il est stabilisé. On parle de rémission, pas de guérison. Auteur, il a publié un livre sur son histoire. Il aborde ce sujet grave avec distance, recul et un certain humour. Il suit actuellement une formation pour devenir médiateur de santé pair. Très engagé dans la lutte contre la stigmatisation, il est membre du Conseil d’administration de l’Association internationale des Journées de la Schizophrénie.
Clémentine est une jeune psychologue clinicienne travaillant en pédopsychiatrie avec des enfants et leur famille. Le lien à ses proches, à sa famille et à ses parents inspire son travail au quotidien. Ce fut d’ailleurs le sujet de son mémoire de recherche. Elle est, depuis 2018, membre du comité d’une association de proches, afin d’aider ceux-ci à comprendre la maladie psychique et à vivre au mieux leurs liens avec les patients. Elle participe également, via les Journées de la Schizophrénie, au travail de déstigmatisation des maladies psychiques.
Julien est un jeune psychiatre grenoblois du Centre référent de réhabilitation psychosociale C3R. Il est chercheur sur la schizophrénie et sur le syndrome d’Asperger au Centre hospitalier Alpes-Isère et coordonne un centre expert sur la schizophrénie. Ses sujets de prédilection tournent autour de la stigmatisation, de l’autostigmatisation et du traitement des symptômes cognitifs par des processus de réapprentissage. Il est spécialiste du rétablissement et de la réhabilitation. Julien fait partie du réseau de chercheurs de la Fondation FondaMental.
Margot est une chercheuse en neurosciences au CHUV à Lausanne. Elle est coauteure de nombreuses publications portant sur le rôle d’un déséquilibre des systèmes antioxydants dans l’apparition de la schizophrénie. Elle étudie quels mécanismes expliqueraient les différences de symptômes d’un patient à l’autre. Elle a rejoint le comité d’une association de proches pour mieux connaître le quotidien de cette maladie et lutter contre sa stigmatisation. Margot est aussi membre du Conseil d’administration de l’association internationale des Journées de la Schizophrénie.
Nicolas est professeur d’immunologie à l’Université Nice Sophia Antipolis depuis 1991. Il est coauteur de plus de 100 publications, et ses travaux ont été récompensés par plusieurs prix. En collaboration étroite avec deux mathématiciens, Nicolas développe un algorithme de prédiction pour permettre aux psychiatres d’identifier d’emblée, sur la base d’une simple prise de sang, le traitement qui aura le plus de chances d’être efficace pour leurs patients souffrant de schizophrénie. Nicolas fait partie du réseau de chercheurs de la Fondation FondaMental.
Mère de deux fils dont l’un a développé une schizophrénie, Anne met ses forces et son énergie au service des malades et de leurs proches. Très engagée depuis 20 ans, Anne a cofondé, en Suisse, une association d’aide et de soutien aux proches et des Journées de la Schizophrénie. Elle fait partie de nombreuses organisations et a un vaste réseau dans tous les domaines de la psychiatrie. Au fil du temps, elle a accompagné plus de 1000 familles dans leur parcours psychiatrique. Elle a enseigné la psychopathologie de la schizophrénie et participe à plusieurs recherches.
Nicolas est un jeune psychiatre, responsable du Centre de rétablissement et de réhabilitation Jean-Minvielle (CR2) du CHU de Montpellier, qui est le centre support de la Région Occitanie. Spécialiste des effets de la stigmatisation et expert sur le rétablissement, il défend ardemment les aptitudes, les projets et les droits des patients. Il participe également à un projet en ligne pour former les proches aux techniques de remédiation cognitive. Son regard bienveillant est très apprécié des associations et des médias.
Shyhrete est professeure associée à l’Institut et Haute École de santé de La Source à Lausanne. Docteure en soins infirmiers, sa sphère de recherche est principalement centrée sur l’accompagnement des proches aidants. Elle a de nombreuses publications à son actif. Elle-même proche aidante, elle s’est engagée dans le domaine associatif et tient les rênes d’une association de proches en Suisse. Elle a travaillé plus de 10 ans comme infirmière en psychiatrie adulte. Elle est enfin vice-présidente de l’Association internationale des Journées de la Schizophrénie.
Sarah est une jeune psychiatre, responsable des unités d’hospitalisation de la partie Est du 15e arrondissement de Paris, au sein du pôle de psychiatrie générale adulte dirigé par le professeur Raphaël Gaillard (GHU Paris, site de Sainte-Anne). Sarah s’intéresse à la lutte contre la stigmatisation des maladies mentales et, en particulier, de la schizophrénie. Elle assure la direction médicale de la Fondation Pierre-Deniker, reconnue d’utilité publique, qui a pour mission la recherche, l’information et la déstigmatisation.
Paire praticienne en santé mentale, Caroline travaille dans un des laboratoires de l’Institut et Haute École de santé de La Source à Lausanne. Avant de faire de son expérience de la maladie son principal outil de travail, elle a travaillé dans la traduction. Ses domaines de recherche sont l’autostigmatisation, le Plan de crise conjoint et la décision partagée. Elle assure la présidence de Re-pairs, association romande des pairs praticiens en santé mentale, et est membre du Conseil d’administration de l’Association internationale des Journées de la Schizophrénie.

D’incroyables progrès ont été réalisés afin d’améliorer la pertinence du diagnostic, la prise en charge au sens large et, ainsi, la qualité de vie des personnes souffrant de troubles psychiques. Que les recherches soient fondamentales, cliniques ou appliquées, elles contribuent à un véritable espoir pour les 660 000 personnes touchées par la schizophrénie en France, ainsi que pour leurs proches.
Un immense merci au Lycée des Bressis à
Seynod en Haute-Savoie, à son directeur
et tous les élèves qui ont participé au
tournage de l’épisode 0. Votre ouverture
d’esprit & votre bienveillance
sont exemplaires.
Copyright – Journées de la Schizophrénie – Mars 2020 | Mentions légales
Sponsors: Fondation ROGER de SPOELBERCH, Centre de psychiatrie et de psychothérapie Les Toises (Lausanne) et l’Association *l’îlot*.




